- Szerző Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Utoljára módosítva 2025-11-02 20:14.
A pajzsmirigy hiperpláziája
A cikk tartalma:
- Okoz
- Fajták
- Jelek
- A pajzsmirigy hiperplázia lefolyásának jellemzői gyermekeknél
- Diagnosztika
- Kezelés
- Megelőzés
- Bonyodalmak és következmények
A pajzsmirigy hiperpláziája a mirigyszövet proliferációja és a pajzsmirigy megnagyobbodása az endokrinopátia fokozatos kialakulásával. A proliferációs folyamat korai szakasza általában tünetmentes, a mirigy térfogatának jelentős növekedésével és a pajzsmirigyhormonok szekréciójának kifejezett rendellenességeivel diagnosztizálják a diffúz vagy noduláris golyvát.

Forrás: thyroid-consultor.ru
Okoz
A pajzsmirigy hiperpláziája számos krónikus betegség, kóros állapot és táplálkozási rendellenesség megnyilvánulása:
- a fertőzés krónikus gócai;
- veleszületett endokrin patológiák;
- jódhiány;
- genetikai rendellenességek;
- autoimmun és immunhiányos állapotok;
- hormontermelő daganatok.
Gyakran kiderül, hogy a proliferációs folyamat a pajzsmirigy funkcióinak elhúzódó szuppressziója, mérgező anyagokkal való gyakori érintkezés, dohányzás és alkoholfogyasztás, káros környezeti tényezőknek való kitettség, sugárzás és tartós stressz, szintetikus színezékeket tartalmazó termékek gyakori használata, valamint szisztematikus jódtartalmú gyógyszerek - béta - adrenerg blokkolók, antipszichotikumok, antidepresszánsok, hormonális, görcsoldó és hányáscsillapítók. Időnként alkotmányosan meghatározott idiopátiás pajzsmirigy-hiperplázia lép fel, amelynek kialakulásának pontos okai nem állapíthatók meg.
Nőknél a pajzsmirigy hiperpláziája 2-4-szer gyakrabban fordul elő, mint a férfiaknál. A kockázati csoportba főleg a posztmenopauzás nők, a terhes és szoptató nők tartoznak.
Fajták
Az endokrinológiai gyakorlatban a pajzsmirigy hiperpláziájának három típusát különböztetik meg:
diffúz - a szövetek proliferációja és a szervméret növekedése egyenletesen történik
- csomópont - egy vagy több pecsét képződésével jellemezhető;
- vegyes - a pajzsmirigy egyenletes növekedése csomópontok kialakulásával jár.
A leggyakoribb a pajzsmirigy kevert és noduláris hiperpláziája, a lakosság 40-50% -ában találhatók meg. Az összes jóindulatú képződés legfeljebb 90% -a nodularis kolloid proliferáló golyvában fordul elő, az esetek 5-8% -ában jóindulatú adenomákat diagnosztizálnak; a csomópontokkal együtt gyakran kiderülnek a mirigyszövet cisztás változásai. Néha a csomópontok típusa gyulladásos infiltrátumokat szerez, amelyek autoimmun és szubakut pajzsmirigy-gyulladásban képződnek. Idős embereknél a göbös golyvát a mirigyszövet időskori degenerációjának egyik változatának tekintik, és nőknél ezt a patológiát gyakran méh myoma kíséri.

Forrás: endokrinnayasistema.ru
Általános szabályként a diffúz pajzsmirigy hiperplázia a gyulladásos folyamatok, a diffúz-toxikus és az endémiás golyva, valamint a hormontermelő daganatok mellett alakul ki.

Forrás: shhitovidka.ru
Jelek
A pajzsmirigy hiperpláziájának klinikai képe az etiológiától, a folyamat stádiumától és az egyidejűleg előforduló betegségek jelenlététől függ. A proliferatív változások fizikai diagnózisa a hyperplasia stádiumainak osztályozásán alapul O. Nikolaev szerint:
- 0 - a proliferációs folyamatok a sejt szintjére korlátozódnak;
- I - lenyeléskor érezhető a pajzsmirigy kiálló kiürülése;
- II - a szerv megnagyobbodása lenyeléskor észrevehető és tapintással könnyen meghatározható;
- III - a megnagyobbodott pajzsmirigy kitágítja a nyak kontúrját;
- IV - kifejezett golyva és a nyak észrevehető deformitása;
- V - növekvő golyva összenyomja a nyelőcsövet és a légcsövet, ami megnehezíti a légzést és a lenyelést. A betegek panaszkodnak a torok csomójára, köhögésre és fájdalomra a nyak elején.
Amikor a hangszálak idegei összenyomódnak a betegeknél, a hang durvasága és rekedtsége figyelhető meg; az erek hosszan tartó összenyomódása a nyak vörösségét és duzzanatát okozza. A csigolya és a carotis összenyomódása agyi érrendszeri baleset, fejfájás, szédülés, apátia, émelygés és hányás rohamaival társul, amelyek nem társulnak étkezéshez.
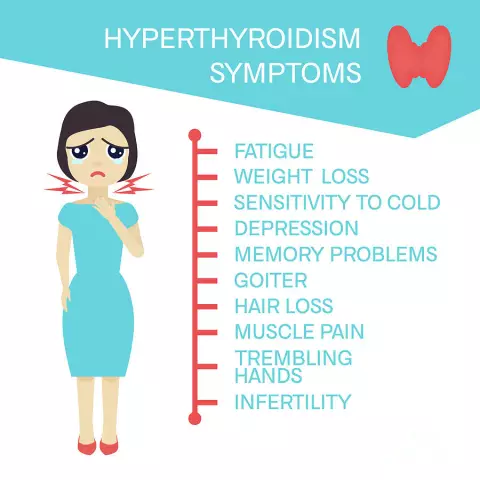
A hiperplázia göbös formájára jellemzőek a pajzsmirigy-stimuláló hormon és a jodotironin tartalmának kóros mutatói a vérszérumban. A pajzsmirigy-pajzsmirigy-gyulladás számos közvetett jel egyidejű megjelenésével gyanítható:
gyors szívverés (tachycardia)
- megnövekedett vérnyomás;
- ingerlékenység és agresszivitás;
- a szem vörössége és fénye;
- exophthalmos;
- periorbitális ödéma;
- fénykerülés;
- hasmenés és hasi fájdalom;
- kezet (remegés);
- álmatlanság;
- gyors fogyás vagy a testtömeg éles ingadozása.
A következő tünetek utalhatnak hypothyreosisra:
- gyengeség, álmosság és fokozott fáradtság;
- étvágytalanság;
- a vérnyomás csökkentése;
- kitágult pupillák;
- lassuló pulzus (bradycardia);
- izzadó;
- gyors súlygyarapodás;
- száraz bőr;
- székrekedés;
- érzelmi labilitás;
- neurotikus és pszichotikus állapotok - depresszió, szorongás, pánikrohamok;
- csökkent libidó;
- a menstruációs ciklus és a reproduktív funkció megsértése a nőknél.
A pajzsmirigy hiperplázia lefolyásának jellemzői gyermekeknél
A gyermekeknél a megnagyobbodott pajzsmirigy a veleszületett hypothyreosis jele lehet, amely késlelteti a mentális és fizikai fejlődést. Időben megkezdett hormonpótló kezeléssel elkerülhető a gyermek fogyatékossága.
A pajzsmirigy-stimuláló hormon és a pajzsmirigyhormonok szintjének változásai legkorábban az élet 30. napján jelentkeznek. Korábban a szülőket a veleszületett hypothyreosis nem specifikus megnyilvánulásai riaszthatják:
- születési súlya 3,5 kg felett;
- elhúzódó sárgaság;
- a bőr szárazsága és hámlása;
- idegesség;
- a nasolabialis háromszög cianózisa;
- székrekedésre való hajlam;
- túlzott izgatottság.
A hypothyreosis megjelenése terhes nőnél növeli a hypothyreosis kockázatát egy gyermekben, ezért a terhesség alatt nem szabad elhagyni az adagolási megfigyelést.
A gyermekeknél szerzett hypothyreosis jódhiánnyal és a belső szervek gyulladásos betegségei hátterében alakul ki.
Diagnosztika
A fizikális vizsgálat nem elegendő a pajzsmirigy hiperplázia kezdeti szakaszának felismeréséhez, különösen a noduláris formában. A tapintás csak nagy csomópontokat tár fel, amelyek mérete 5-10 mm; kisebbek csak műszeres technikákkal - MRI, CT és a pajzsmirigy ultrahangja - találhatók. Normális esetben a szervek térfogata a férfiaknál legfeljebb 25 cm 3; nőknél - legfeljebb 18 cm 3. A neoplazmák jóindulatú természetének megerősítésére további szcintigráfiát és tumorbiopsziát írnak elő.
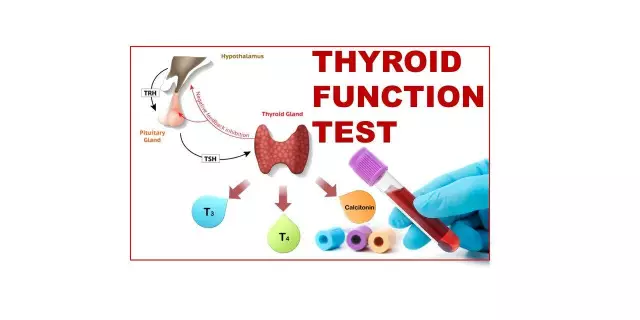
Ha hiperpláziát észlelnek, vérvizsgálatra van szükség az agyalapi mirigy pajzsmirigy-stimuláló hormonjához (TSH), amely serkenti a pajzsmirigyhormonok termelését. A normál szérum TSH-szint felnőtt betegeknél 0,3 és 4,2 μIU / ml között mozog. A megnövekedett értékek hypothyreosisra utalnak; csökkent - a pajzsmirigy túlműködéséről.
Gyermekeknél az agyalapi mirigy aktivitása magasabb, mint a felnőtteknél. A TSH maximális koncentrációja a vérplazmában 4 hónaposnál fiatalabb csecsemőknél figyelhető meg, elérve az 0,7-11 μIU / ml-t, ami után a mutatók csökkenni kezdenek, és:
- 4 hónaptól 1 évig - 0,7-8,35 μIU / ml;
- 1 évtől 7 évig - 0,7-6 μIU / ml;
- 7-12 évesek - 0,6-4,8 μIU / ml;
- 12-20 évesek - 0,5-4,3 μIU / ml.
Magas TSH-szint figyelhető meg intenzív fizikai megterheléssel, alacsony kalóriatartalmú étrenddel és erős érzelmi tapasztalatokkal rendelkező egészséges embereknél, valamint a terhesség utolsó trimeszterében. Ezenkívül a referenciaértékek az alkalmazott reagensektől függően változhatnak.
A diagnózis tisztázása érdekében bemutatjuk a pajzsmirigyhormonok - tiroxin (T4) és trijódtironin (T3) szintjének meghatározását. A T3 koncentrációja a vérplazmában egészséges felnőttekben 66-181 nmol / l között mozog; gyermekeknél és 20 évesnél fiatalabbaknál - 73-216 nmol / l. A T4 referenciaértékei felnőtt betegeknél 1,2-3,1 nmol / l, gyermekeknél pedig az életkorral változnak:
- 1 évig - 1,23-4,07 nmol / l;
- 1 és 7 év között - 1,42-3,80 nmol / l;
- 7-12 évesek - 1,43-3,55 nmol / l;
- 12-20 évesek - 1,40-3,34 nmol / l.
Kísérő betegségek esetén szükség lehet más szakemberek - kardiológus, nőgyógyász, gasztroenterológus, neuropatológus - konzultálására.
Kezelés
A 0 - II fokú tünetmentes pajzsmirigy hiperplázia nem igényel kezelést, de a beteget endokrinológusnak kell ellenőriznie. Javasoljuk, hogy kontroll ultrahangon essenek át, és évente 2-3 alkalommal vizsgálják meg TSH és pajzsmirigy-stimuláló hormonok szempontjából.
A korai szakaszban hormonális és jódtartalmú gyógyszerek kúráját írják elő. A legtöbb esetben a golyva csökkenése 3-6 hónapon belül elérhető. A konzervatív módszerek alacsony hatékonyságával mérlegelik a műtéti beavatkozás kérdését. A reszekció mértéke a patológia súlyosságától függ. A kis csomópontokat és cisztákat enukleációval - a kapszula belsejében lévő kóros fókusz megsemmisítésével - eltávolítják; bizonyíték van a minimálisan invazív műtéti technikák sikeres alkalmazására is.
Előrehaladott esetekben a pajzsmirigy teljes vagy részleges eltávolításához folyamodnak. Hemithyroidectomia - az érintett szervi lebeny eltávolítása isthmussal - olyan beteg kérésére végezhető el, aki kényelmetlenséget szenved az esztétikus golyva miatt.
A pajzsmirigy eltávolításának és a pajzsmirigy szubkatális reszekciójának komoly okoknak kell lenniük - gyulladásos folyamat hozzáadásával, kompressziós szindrómával, az onkopatológia gyanújával. Az ilyen műveletek után a betegnek egész életen át tartó hormonpótló kezelésre van szüksége.
Megelőzés
A specifikus megelőzés a kalcium-jodid és más jódkészítmények bevitelére korlátozódik. A tömeges jód-profilaxist elsősorban azoknak a régióknak a lakói számára tervezték, ahol gyakran fordul elő endémiás golyva. Az egyéni jód-profilaxist veszélyeztetett személyek javallják: terhes és szoptató nők, gyermekek, veszélyes iparágak dolgozói, veleszületett endokrin kórképekkel küzdő személyek és idősek. Fontos továbbá a racionális táplálkozás alapelveinek betartása, és ha lehetséges, a félkész termékek és a megkérdőjelezhető minőségű termékek kizárása az étrendből. Fontos szerepet játszik az egészséges életmód: a kiegyensúlyozott napi rutin, a stressz minimalizálása, a rossz szokásokról való lemondás, a túlzott munka- és sportterhek elkerülése.
Bonyodalmak és következmények
A proliferációs folyamat elhúzódó dekompenzált lefolyása esetén nincs kizárva a golyva rosszindulatúságának valószínűsége; a rák kockázatának mértékét 5% -ra becsülik. Az akut szövődmények közül a leggyakoribb a kompressziós szindróma és az erek megrepedése, amelynek eredményeként a golyva nagymértékben megnövekszik, és nagyon megnehezíti a légzést. Gyulladásos folyamat hozzáadása esetén a betegség toxikus formája alakul ki. A pajzsmirigy hiperplázia hosszú távú következményei, amelyeket súlyosbít a hypothyreosis vagy a hyperthyreosis, magukban foglalják az idegrendszer, a szív- és érrendszeri és a reproduktív rendszer kóros reakcióit, a lipid-szénhidrát anyagcsere rendellenességeit, a férfi és női meddőséget, neurózisokat, pszichotikus és szexuális rendellenességeket.
A cikkhez kapcsolódó YouTube-videó:

Anna Kozlova Orvosi újságíró A szerzőről
Oktatás: Rosztovi Állami Orvostudományi Egyetem, "Általános orvoslás" szak.
Az információkat általánosítottuk, és csak tájékoztató jellegűek. A betegség első jeleinél keresse fel orvosát. Az öngyógyítás veszélyes az egészségre!