- Szerző Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Utoljára módosítva 2025-11-02 20:14.
Antifoszfolipid szindróma
A cikk tartalma:
- Okok és kockázati tényezők
- A betegség formái
- Tünetek
- Diagnosztika
- Kezelés
- Lehetséges szövődmények és következmények
- Előrejelzés
- Megelőzés
Az antifoszfolipid szindróma (APS) egy megszerzett autoimmun betegség, amelyben az immunrendszer antitesteket (antifoszfolipid antitesteket, aPL) termel a saját sejtjeinek membránjában található foszfolipidek vagy bizonyos vérfehérjék ellen. Ebben az esetben a véralvadási rendszer károsodása, a terhesség és a szülés alatti patológia, a vérlemezkék számának csökkenése, valamint számos neurológiai, bőr- és szív- és érrendszeri rendellenesség figyelhető meg.

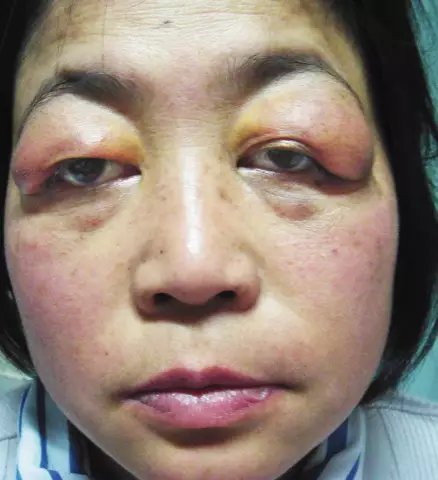
Az antifoszfolipid szindróma bőr-megnyilvánulásai
A betegség a trombofil csoportba tartozik. Ez azt jelenti, hogy fő megnyilvánulása a különböző erek visszatérő trombózisa.
Először ismertette a specifikus autoantitestek szerepét a véralvadási rendszer rendellenességeinek kialakulásában, valamint a betegség jellegzetes tüneteit 1986-ban az angol reumatológus G. R. V. Hughes, 1994-ben pedig egy londoni nemzetközi szimpóziumon javasolták a "szindróma" kifejezés használatát. Hughes ".
Az antifoszfolipid szindróma gyakorisága a lakosság körében nem teljesen ismert: az egészséges emberek vérében specifikus antitestek találhatók különböző források szerint az esetek 1-14% -ában (átlagosan 2-4%), számuk az életkor előrehaladtával növekszik, különösen krónikus betegségek esetén. Ennek ellenére a betegség előfordulása fiataloknál (sőt, még inkább gyermekeknél és serdülőknél) lényegesen magasabb, mint az időseknél.
A modern koncepciók szerint az antifoszfolipid antitestek az immunglobulinok heterogén csoportja, amelyek negatív vagy semleges töltésű, különböző struktúrájú foszfolipidekkel reagálnak (például kardiolipin antitestek, béta-2-glikoprotein antitestek, lupus antikoagulánsok).
Megjegyezzük, hogy a nők ötször gyakrabban betegednek meg, mint a férfiak, a csúcs a középkorra esik (kb. 35 év).
Szinonimák: Hughes-szindróma, foszfolipid szindróma, antifoszfolipid antitest szindróma.
Okok és kockázati tényezők
A betegség okait még nem sikerült megállapítani.
Meg kell jegyezni, hogy az antifoszfolipid antitestek szintjének átmeneti növekedése bizonyos vírusos és bakteriális fertőzések hátterében jelentkezik:
- hepatitis C;
- az Epstein-Barr vírus, az emberi immunhiányos vírus, a citomegalovírus, a parvovírus B19, az adenovírus, a Herpes zoster vírusok, a kanyaró, a rubeola, az influenza által okozott fertőzések;
- lepra;
- tuberkulózis és más mikobaktériumok által okozott betegségek;
- szalmonellózis;
- staphylococcus és streptococcus fertőzések;
- q láz; satöbbi.
Ismeretes, hogy antifoszfolipid szindrómában szenvedő betegeknél a különféle autoimmun betegségek előfordulása magasabb, mint a populáció átlag. Ezen tény alapján egyes kutatók genetikai hajlamot javasolnak a betegségre. Bizonyítékként ebben az esetben statisztikai adatokra hivatkozunk, amelyek szerint az APS-ben szenvedő betegek rokonai 33% -a volt antifoszfolipid antitest hordozó.

Az antifoszfolipid szindróma patogenezise
Leggyakrabban az európai és az amerikai populációkban három genetikai pontmutációt említenek, amelyek összefüggésben lehetnek a betegség kialakulásával: Leiden-mutáció (az V-faktor mutációja a véralvadásban), a protrombin-gén mutációja a G20210A-ban és az 5,10-metiletén-tetrahidrofolát-reduktáz C677T-génje.
A betegség formái
Az antifoszfolipid szindróma következő altípusait különböztetjük meg:
- antifoszfolipid szindróma (bármely betegség hátterében alakul ki, gyakrabban - autoimmun, 1985-ben azonosították);
- primer antifoszfolipid szindróma (1988-ban írták le);
- katasztrofális (CAFS, leírva 1992-ben);
- szeronegatív (SNAFS, 2000-ben külön csoportra választották szét);
- valószínű APS vagy pre-antiphospholipid szindróma (leírva 2005-ben).
2007-ben a szindróma új fajtáit azonosították:
- mikroangiopátiás;
- visszatérő katasztrofális;
- kereszt.
Más kóros állapotokkal összefüggésben az antifoszfolipid szindrómát a következőképpen osztályozzák:
- elsődleges (ez egy független betegség, nem jár más patológiákkal);
- másodlagos (egyidejűleg szisztémás lupus erythematosus vagy más autoimmun betegségek, lupus-szerű szindróma, fertőzések, rosszindulatú daganatok, vasculitis, bizonyos gyógyszerekkel végzett farmakoterápia hátterében alakul ki).
Tünetek
Az antifoszfolipid antitestek szisztémás keringésben történő keringésével összefüggő klinikai kép az antitestek tünetmentes szállításától az életveszélyes megnyilvánulásokig terjed. Valójában bármely szerv bevonható az antifoszfolipid szindróma klinikai képébe.
Az antitestek képesek negatívan befolyásolni az alvadási rendszer szabályozási folyamatait, kóros változásaikat kiváltva. Megállapították az AFL hatását a magzati fejlődés fő szakaszaira is: a megtermékenyített petesejt beültetésének (rögzítésének) nehézsége a méh üregében, a placenta véráramlási rendellenességei és a placenta elégtelenség kialakulása.

Az antifoszfolipid szindróma klinikai megnyilvánulásai
A főbb feltételek, amelyek megjelenése jelezheti az antifoszfolipid szindróma jelenlétét:
- visszatérő trombózis (különösen az alsó végtagok mélyvénái és az agy, a szív artériái);
- ismételt tüdőembólia;
- az agyi keringés átmeneti iszkémiás rendellenességei;
- stroke;
- epizód;
- koreiform hiperkinézis;
- multiplex neuritis;
- migrén;
- keresztirányú myelitis;
- szenzoros hallásvesztés;
- átmeneti látásvesztés;
- paresztézia (zsibbadás érzése, csúszó kúszások);
- izomgyengeség;
- szédülés, fejfájás (akár elviselhetetlen);
- a szellemi szféra megsértése;
- miokardiális infarktus;
- a szív szelepes készülékének károsodása;
- krónikus ischaemiás kardiomiopátia;
- intracardialis trombózis;
- artériás és pulmonalis hipertónia;
- a máj, a lép, a belek vagy az epehólyag szívrohamai;
- hasnyálmirigy-gyulladás;
- ascites;
- veseinfarktus;
- akut veseelégtelenség;
- proteinuria, hematuria;
- nefrotikus szindróma;
- a bőr károsodása (retikuláris cameo - a betegek több mint 20% -ában fordul elő, poszt-thrombophlebitic fekélyek, az ujjak és a lábujjak gangrénája, többféle intenzitású vérzés, lila lábujj szindróma);
- szülészeti patológia, az előfordulás gyakorisága - 80% (magzati veszteség, gyakrabban a II és III trimeszterben, késői gestosis, preeclampsia és eclampsia, intrauterin növekedési retardáció, koraszülés);
- thrombocytopenia 50-100 x 10 9 / l.
Diagnosztika
A betegség tüneteinek széles skálája miatt a diagnózis gyakran nehéz.
Az antifoszfolipid szindróma diagnózisának pontosságának javítása érdekében 1999-ben osztályozási kritériumokat fogalmaztak meg, amelyek szerint a diagnózis akkor tekinthető megerősítettnek, ha (legalább) egy klinikai és egy laboratóriumi jel kombinálódik.
Klinikai kritériumok (az anamnézis adatok alapján) az érrendszeri trombózis (bármely szövetben vagy szervben bármilyen kaliberű vaszkuláris trombózis egy vagy több epizódja, és a trombózist instrumentálisan vagy morfológiailag meg kell erősíteni) és a terhesség patológiája (a felsorolt lehetőségek egyike vagy azok kombinációja):
- egy vagy több normális magzat méhen belüli elhalása a terhesség 10. hetét követően;
- egy vagy több esetben a normális magzat koraszülése a terhesség 34. hete előtt súlyos preeclampsia, eklampszia vagy súlyos placenta elégtelenség miatt;
- a normális terhesség spontán vetélésének három vagy több egymást követő esete (anatómiai hibák, hormonális rendellenességek és bármelyik szülő kromoszóma-rendellenességének hiányában) a terhesség 10. hete előtt.
Laboratóriumi kritériumok:
- kardiolipin IgG- vagy IgM-izotípus elleni antitestek, közepes vagy magas koncentrációban, legalább 12 hét után legalább kétszer, szérumban detektálva, standardizált enzimhez kapcsolt immunszorbens vizsgálattal (ELISA);
- béta-2-glikoprotein-1 IgG- és (vagy) IgM-izotípus elleni antitestek, közepes vagy magas koncentrációban szérumban detektálva legalább kétszer, legalább 12 hét elteltével, standardizált módszerrel (ELISA);
- lupus antikoaguláns plazmában két vagy több esetben, legalább 12 hetes intervallummal, nemzetközi ajánlások szerint meghatározva.

Az antifoszfolipid szindróma diagnózisa számos laboratóriumi vérvizsgálatot tartalmaz
Az antifoszfolipid szindróma akkor tekinthető megerősítettnek, ha van egy klinikai és egy laboratóriumi kritérium. A betegség kizárt, ha 12 hétnél rövidebb vagy 5 évnél rövidebb idő alatt detektálnak antifoszfolipid antitesteket klinikai megnyilvánulások vagy klinikai megnyilvánulások nélkül aPL nélkül.
Kezelés
Nincsenek általánosan elfogadott nemzetközi előírások a betegség kezelésére; az immunszuppresszív hatású gyógyszerek nem mutattak kellő hatékonyságot.
Az antifoszfolipid szindróma gyógyszeres terápiája elsősorban a trombózis megelőzésére irányul, amelyet:
- közvetett antikoagulánsok;
- vérlemezke-gátlók;
- hipolipidémiás szerek;
- aminokinolin készítmények;
- vérnyomáscsökkentő gyógyszerek (ha szükséges).
Lehetséges szövődmények és következmények
Az antifoszfolipid szindrómában szenvedő betegek számára a fő veszély a trombotikus szövődmények, amelyek kiszámíthatatlanul befolyásolják a szerveket, ami a szerv véráramlásának akut zavarait eredményezi.

Az antifoszfolipid szindróma vetéléshez vezet
A fogamzóképes nők esetében ezenkívül jelentős szövődmények:
- vetélés;
- az intrauterin magzati növekedés késleltetése a placenta károsodott véráramlásának és krónikus hipoxiának eredményeként;
- placenta leválás;
- gestosis, preeclampsia, eclampsia.
Előrejelzés
Az artériás erek trombózisát, a trombotikus szövődmények magas előfordulását és a thrombocytopeniát prognosztikailag kedvezőtlen tényezőként tartják számon az APS-ben bekövetkező mortalitás szempontjából, a lupus antikoaguláns jelenlétét pedig laboratóriumi markerként. A betegség lefolyása, a trombotikus szövődmények súlyossága és prevalenciája kiszámíthatatlan.
Megelőzés
Az orvostudomány jelenlegi fejlettségi szintjén nem lehet megakadályozni a betegség kialakulását. Mindazonáltal az állandó diszperziós megfigyelés lehetővé teszi számunkra a trombotikus szövődmények kockázatának felmérését, gyakran megelőzését és az egyidejű patológia időben történő felismerését.
A cikkhez kapcsolódó YouTube-videó:

Olesya Smolnyakova Terápia, klinikai farmakológia és farmakoterápia A szerzőről
Iskolai végzettség: magasabb, 2004 (GOU "Kurszki Állami Orvostudományi Egyetem" VPO), "Általános orvoslás" szak, "Orvos" képesítés. 2008-2012 - a KSMU Klinikai Farmakológiai Tanszékének posztgraduális hallgatója, az orvostudomány kandidátusa (2013, "Farmakológia, klinikai farmakológia" szakterület). 2014-2015 - szakmai átképzés, "Menedzsment az oktatásban" szak, FSBEI HPE "KSU".
Az információkat általánosítottuk, és csak tájékoztató jellegűek. A betegség első jeleinél keresse fel orvosát. Az öngyógyítás veszélyes az egészségre!